תקציר
אישה בת 25, בריאה בעבר, מציגה היסטוריה של 3 ימים של כאבי בטן תחתונה וחום סובייקטיבי. בדיקתה מצביעה על נוכחות של חום ורגישות בבטן התחתונה (ימין > שמאל). בדיקת פי הטבעת אינה ראויה לציון. מחקרי המעבדה שלה מצביעים על לויקוציטוזיס.
• אבחנה סבירה ביותר: אבחנות סבירות כוללות דלקת תוספתן חריפה מסובכת, מחלת אגן דלקתית (PID), פיתול שחלתי או פתולוגיה אחרת של האגן.
• בדיקות נוספות: התחל עם בדיקת הריון ובדיקת אולטרסאונד של האגן כדי להעריך פתולוגיה אפשרית של השחלות והאגן. אם אלה מצביעים על מקור לפתולוגיה של האגן, אז יש לשקול בכובד ראש לבצע לפרוסקופיה אקספלורטיבית או לפרוטומיה.
שיקולים
מדובר באישה צעירה ובריאה, שמופיעה עם כאבים חריפים בבטן התחתונה. בהתבסס על גיל המטופל ומיקום הכאב, דלקת תוספתן חריפה ופתולוגיה גינקולוגית הם המקורות הסבירים ביותר לפתולוגיה, והיסטוריה בדיקות נוספות עשויות לעזור להבדיל בין האפשרויות הללו.
ההיסטוריה הגינקולוגית הרלוונטית צריכה לכלול היסטוריה של מגע מיני, דפוס הווסת, בעיות גינקולוגיות קודמות והסתברות להריון. יש לבצע בדיקת הריון בשלב מוקדם של תהליך ההערכה על מנת לוודא נוכחות או היעדרו של הריון, ואם ההיסטוריה והבדיקה הגופנית מצביעים על מקור הפתולוגיה שמקורו באיברי האגן, יש לבצע אולטרסאונד אגן.
במקרה שהמטופלת בהריון, יש לבצע אולטרסאונד לאימות שק הריון תוך רחמי ולהערכת גיל ההריון. אם שק הריון תוך רחמי אינו מוצג באולטרסאונד, יש לשקול אפשרות של הריון חוץ רחמי ולהפנות מיד להערכה גינקולוגית ולהתערבות אופרטיבית אפשרית. בעוד שאם בדיקת ההריון שלילית ויש חשד רב לפתולוגיה של האגן, העדיפות הראשונית תהיה לזהות תהליכים פוטנציאליים מסכני חיים והפחתת פוריות, לרבות אבצסים טובובואריים, מחלות דלקתיות באגן ופיתול שחלות.
בדיקת אולטרסאונד של האגן תהיה בעלת ערך רב כמחקר ראשוני לזיהוי או לשלול תהליכים אלו. במקרה שהאולטרסאונד של האגן אינו מזהה פתולוגיה כלשהי של האגן, סריקת טומוגרפיה ממוחשבת (CT) של הבטן והאגן עשויה להיות שימושית. גישת הניהול לחולה עם כאבי בטן משתנה בהתאם לזמינות המשאבים והמומחיות. עבור מטופל זה במתקן של 15 מיטות ללא יכולת CT, יש להתייעץ עם המנתח הכללי מוקדם לגבי הצורך הפוטנציאלי בהעברה למתקן אחר או הערכה נוספת על ידי לפרוסקופיה או לפרוטומיה.
הגישה לכאבי בטן
הגדרות
- בטן חריפה: “בטן חריפה” מתאר את ההופעה האחרונה של כאבי בטן. חולים עם בטן חריפה דורשים הערכה דחופה ולא בהכרח ניתוחים דחופים.
- Foregut: המעי הקדמי משתרע מ-oropharynx עד אמצע התריסריון, כולל כבד, דרכי מרה, לבלב וטחול.
- HINDGUT: Hindgut משתרע ממעי הגס רוחבי דיסטלי ועד פי הטבעת.
- MIDGUT: Midgut משתרע מתריסריון דיסטלי למעי הגס באמצע רוחבי.
- כאב מוקרן: כאב זה נובע בדרך כלל ממבנה עמוק למבנה עמוק או שטחי מרוחק. דפוס הכאב המופנה מבוסס על קיומם של מסלולים מרכזיים משותפים בין הנוירונים האפרנטיים של דרמטומים עוריים ומבנים תוך-בטניים. לעתים קרובות, כאב מוקרן קשור להיפראלגזיה בעור וטונוס שרירים מוגבר. (דוגמה קלאסית לכאב מופנה מתרחשת עם גירוי של ההמידיאפרגמה השמאלית כתוצאה מקרע בטחול הגורם לכאב מוקרן לכתף שמאל בגלל עצבוב משותפת על ידי אותם עצבים צוואריים.)
- כאב סומטי: כאב זה נובע מגירוי של הצפק הקדמי. סוג זה של כאב מתווך בעיקר על ידי סיבי עצב בעמוד השדרה המספקים את דופן הבטן, והוא נתפס כחד, קבוע וממוקם בדרך כלל לאחד מארבעת הרביעים. כאב סומטי עלול להיווצר כתוצאה משינויים ב-pH ובטמפרטורה (זיהום ודלקת) או עליית לחץ (חתך כירורגי).
- כאב ויסצרלי: כאב זה מאופיין בדרך כלל כעמום, מתכווץ, עמוק או כואב. התפתחות אמבריולוגית תקינה של קרבי הבטן גורמת לעצבובים אוטונומיים דו-צדדיים סימטריים המובילים לכאב ויסצראלי הנתפס במיקום קו האמצע. גירוי קרביים יכול להיווצר על ידי מתיחה ופיתול, גירוי כימי, איסכמיה או דלקת. כאב ויסצרלי ממבנים במערכת העיכול (GI) תואם למיקום הכאב על סמך מקורותיהם העובריים, כאשר כאבי המעי הקדמיים נתפסים באפיגסטריום, כאבי המעי האמצעיים נתפסים באזור הפריום-ביליקלי, וכאב המעי האחורי נתפס בהיפוגסטריום.
גישה קלינת
- כאבי בטן הם התלונה העיקרית הנפוצה של חולים הנראים ב-מלר”ד, המהווים כ-5% עד 8% מסך הביקורים. בסך הכל, 18% עד 25% מהחולים עם כאבי בטן שהוערכו ב-מלר”ד סובלים ממצבים חמורים הדורשים טיפול אקוטי בבית חולים. בסדרה עדכנית, התפלגות האבחנה הנפוצה של חולי מלר”ד מבוגרים עם כאבי בטן נרשמה כדלקמן: 18% התקבלו, 25% כאבי בטן לא מובחנים (כבל”מ), 12% אגן נשים, 12% דרכי השתן ו-9.3 % ניתוחי מערכת העיכול. כ-10% מהחולים נזקקו לניתוח דחוף, ורוב החולים עם כבל”מ היו נשים צעירות עם תסמינים אפיגסטריים שלא התקדמו לפתח בעיות רפואיות משמעותיות.
- הבנת הפתופיזיולוגיה של המחלה, אפידמיולוגיה, מצגות קליניות והמגבלות של בדיקות מעבדה והדימות חשובים במהלך הערכה של חולים עם כאבי בטן ב-מלר”ד. כאבי בטן יכולים להיות מסווגים בתחילה כ”ניתוחים” או “לא כירורגיים”; לחלופין, ניתן לגשת לכאב מגישה של מערכת איברים. באופן כללי, הסיבות הכירורגיות נתקלות בשכיחות גבוהה יותר מסיבות לא ניתוחיות כאשר בוחנים את כל המגיעים עם כאבי בטן חריפים.
- סיבות כירורגיות (או גורמים שעשויים לדרוש תיקונים כירורגיים) עשויות להיות מסווגות לפי מנגנון ל-(1) דימומיים, (2) זיהומיות, (3) פרפורציות, (4) חסימתיות, (5) איסכמיות ו-(6) דלקתיות. מצבי דימום הגורמים לכאבי בטן כוללים פציעות טראומטיות לאברים מוצקים וחלולים, הריון חוץ רחמי קרע, קרע/דימום גידול (למשל, אדנומות כבד וקרצינומות הפטוצלולריות), ומפרצות דליפות או קרעים. מצבים זיהומיים עשויים לכלול דלקת התוספתן, דלקת כיס המרה, דיברטיקוליטיס, קוליטיס זיהומית, כולנגיטיס, פיילונפריטיס, דלקת שלפוחית השתן, דלקת הצפק הראשונית ומחלות דלקתיות באגן. פרפורציות הגורמות לכאבי בטן יכולים להתרחש מכיב פפטי, דיברטיקוליטיס, נקבים בוושט ופציעה טראומטית של ויסקוס חלול. תהליכים חסימתיים המובילים לכאבי בטן יכולים להתרחש מחסימת מעי דק, חסימת מעי גס, חסימה של השופכה וחסימות דרכי המרה (ראה איור 18-1 לצילום רנטגן).
- גורמים איסכמיים מסווגים בתת קטגוריה מיקרווסקולרית או מקרווסקולרית. אירועים איסכמיים מקרו-וסקולריים יכולים להתרחש מסיבות מכניות, כולל פיתול (המעיים והשחלות הנפוצות ביותר), חסימת כלי דם כתוצאה מפקקת, תסחיף ומצבי זרימה נמוכה שאינם חוסמים, ואלה יכולים לכלול איסכמיה של המעי הדק ואיסכמיה במעי הגס. אירועים איסכמיים מיקרו-וסקולריים אינם שכיחים ויכולים להתרחש מסיבות כגון שיכרון קוקאין. מצבים דלקתיים הגורמים לכאבי בטן עשויים לכלול דלקת לבלב חריפה ומחלת קרוהן; מנגנון ייצור הכאב הקשור לדלקת לבלב חריפה אינו ידוע בבירור, אך ככל הנראה קשור לשחרור מקומי של מתווכים דלקתיים. למרות שלא כל החולים עם כאבי בטן הנוצרים מהסיבות הכירורגיות המפורטות לעיל זקוקים להתערבויות כירורגיות, הפוטנציאל להתערבות כירורגית או אחרת של התערבויות פולשניות גבוה בחולים אלו; לכן, ייעוץ כירורגי מוקדם מומלץ.
- גורמים לא ניתוחיים לכאבי בטן חריפים שכיחים פחות ומתרחשים לרוב בחולים עם היסטוריה קודמת של אנדוקרינית, מטבולית, המטולוגית, זיהומית או שימוש בסמים. הגורמים האנדוקריניים והמטבוליים לכאבי בטן עשויים לכלול חמצת קטו סוכרתית, משבר אדיסון ואורמיה.
- גורמים המטולוגיים לכאבי בטן כוללים משבר בתאי חרמש ולוקמיה חריפה.
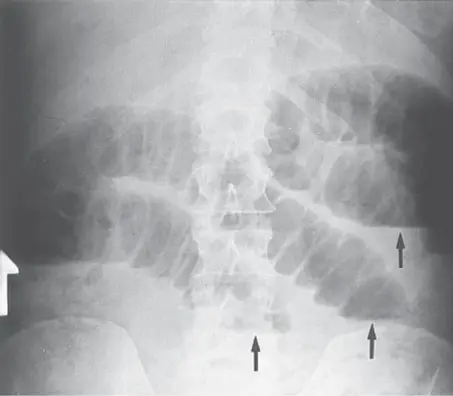
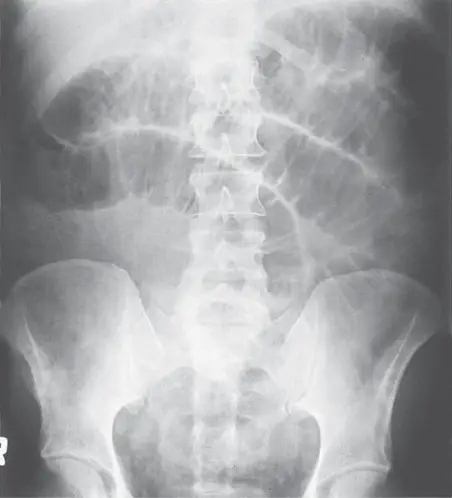
איור 18-1. צילומי בטן במצב שכיבה (A) וזקוף (B) מראים מעי דק מורחב עם רמות נוזל אוויר. ( באישור, מאת Kadell BM, Zimmerman P, Lu DSK. Radiology of the abdomen. בתוך: Zinner MJ, Schwarz SI, Ellis H, et al, eds. Maingot’s Abdominal Operations. מהדורה 10. ניו יורק, ניו יורק: McGraw -Hill; 1997:24.)
- סיבות זיהומיות מערכתיות לכאבי בטן יכולות לכלול דלקת קרום המוח חריפה, דלקת צפק בשחפת, דלקת כבד חריפה ודלקות דליות זוסטר. מכיוון שההבדלים בין גורמים כירורגיים ללא ניתוחים לכאבי בטן הם לרוב עדינים, מומלץ להתייעץ עם יועץ כירורגי לכל המטופלים עם כאבי בטן חריפים. בנוסף, בגלל הפוטנציאל להתפתחות סיבוכים אצל חלק מהמטופלים עם סיבות לא ניתוחיות בהתחלה של כאבי בטן, התייעצויות כירורגיות ומעקב חיוניים לטיפול בחולים מורכבים אלו.
- הערכות המטופלים צריכות להיות מכוונות לזיהוי מצבים רפואיים שעלולים להיות חמורים. אין למנוע משככי כאבים לרבות תרופות נרקוטיות בחולים עם כאב. במקרה שלא מזוהה אבחנה לאחר הערכה יסודית, ייתכן שיהיה נכון לשחרר את המטופל עם האבחנה של “כאבי בטן של אטיולוגיה לא ברורה”. בדרך כלל, אין לשחרר אנשים שעדיין תחת השפעת שיכוך כאבים ללא אבחנה. למטופלים שהאטיולוגיות של כאבי הבטן שלהם לא נקבעו בבירור, חשוב לספק להם את הביטחון שסביר להניח שהכאב ישתפר וייחלף; עם זאת, בגלל החפיפה הרחבה בהתבטאות המוקדמת של מחלה חמורה, יש להנחות את המטופל לפנות למעקב מוקדם אם התסמינים אינם חולפים. יתר על כן, יש למנוע את השימוש בתרופות נרקוטיות לכאבים באנשים ללא אבחנה ברורה או מעקב.
כאבי בטן אצל נשים
- נשים מהוות כ-75% מכלל החולים שהוערכו במלר”ד עם כאבי בטן. נשים בגיל הפוריות מייצגות אוכלוסיית חולים מורכבת מנקודת מבט אבחנתית, בגלל הבדל רחב יותר לכאב. דלקת תוספתן חריפה, מחלות דרכי המרה, דלקות בדרכי השתן ובעיות גינקולוגיות הן המקורות השכיחים ביותר לכאבי בטן בנשים בגיל הפוריות. ההיסטוריה המתקבלת מכל מטופלת צריכה לכלול פרטים על היסטוריה של הווסת, התנהגות מינית, היסטוריה גינקולוגית ומיילדותית והיסטוריה כירורגית. עבור רוב האנשים, ההיסטוריה הראשונית והבדיקה הגופנית יכולים לעזור לכוון את העבודה לכיוון מערכת איברים או אזור גוף. הערכות מעבדה, כולל CBC עם דיפרנציאלי, עמילאז בסרום, בדיקת שתן, בדיקת הריון ובדיקת תפקודי כבד, עשויות לספק מידע נוסף שיסייע לשלול או לשלול אבחנות מסוימות. כאשר יש סימן לכך, הדימות כגון אולטרסאונד וסריקות CT יכולה להיות מועילה בהערכת פתולוגיה של דרכי המרה והאגן, ודלקת תוספתן חריפה. מכיוון שהסתמכות יתר על מעבדה ו/או הדימות עלולה לתרום לאבחונים שגויים, יש לפרש תמיד את תוצאות המעבדה וההדמיה בהקשר הקליני המתאים; יש להפעיל שיקול דעת קליני לגבי רכישת ייעוץ ו/או התבוננות.
כאבי בטן בחולים מבוגרים
- חולים קשישים (גיל מעל 65) מהווים כ-15% מכלל הביקורים במרפאה, וכשליש מהביקורים הללו מביאים לאשפוזים באשפוז. בהשוואה למבוגרים צעירים, לחולים מבוגרים עם כאבי בטן שהוערכו ב-ED יש בדרך כלל שכיחות מוגברת של מחלות קשות הגורמות לכאבי בטן, כאשר שכיחות המחלות הדורשות התערבות כירורגית מוערכת ב-30%. יתר על כן, שיעור התמותה הקשור לכאבי בטן גדל באוכלוסייה זו כתוצאה מהגידול במחלות קטסטרופליות (כולל איסכמיה מזנטרית, מפרצת דליפה או קרע, ואוטם שריר הלב). האבחנות השכיחות בקרב חולים קשישים כוללות מחלות דרכי המרה (23%), מחלת מפרקים (12%), חסימת מעיים (11%) ובלתי מוגדרת (11%).
- בשל סיבות שונות הכוללות מצגים קליניים לא טיפוסיים וקושי בתקשורת, כאבי בטן בקשישים קשורים בשכיחות גבוהה של אבחון לא מדויק (עד 60%). חוסר יכולת לאבחן במדויק את הגורם לכאבי בטן תורם לעיכוב בטיפול ולהגברת המוסר, שכן חולים קשישים שכאבי הבטן שלהם לא אובחנו במדויק במלר”ד הוכחו כבעלי עלייה של פי 2 בתמותה בהשוואה לחולים קשישים שהגורמים לכאבי בטן אובחנו במדויק.
- עבור רוב החולים הקשישים, יש להרחיב את ההערכה כדי לסייע בזיהוי גורמים לבביים, ריאתיים, כלי דם, ניאופלסטים ונוירולוגיים לכאבי בטן. לעתים קרובות תסמינים באוכלוסייה זו מיוחסים לתחלואה רפואית נלווית. חשוב לזכור שתרופות שנלקחות על ידי מטופלים קשישים רבים עשויות לתרום לבעיות בטן, כמו גם לשנות את המצגים הקליניים (למשל, חוסמי β-עשויים להקהות את תגובת הדופק ללחץ). כאשר צריך יש ליישם בדיקות עזר כדי לסייע בביסוס האבחנה; עם זאת, חשוב לזכור שהדיוק האבחוני של כל בדיקה תלוי בהסתברות המוקדמת של הבדיקה, הספציפיות, הרגישות ושכיחות המחלה של אוכלוסיית הבדיקות. מכיוון שכאבי בטן באוכלוסיית הקשישים קשורים לעתים קרובות יותר לפתולוגיה רצינית, יש לפנות להתייעצויות מתאימות ולנהל מדיניות ליברלית לגבי מעקב באשפוז או במלר”ד בכל פעם שלא ניתן לזהות בבירור סיבות.
חולים עם דלקת לבלב חריפה (AP)
- דלקת לבלב חריפה היא מצב דלקתי חריף של הלבלב שעלול להשפיע על מבוגרים בכל הגילאים, ובצורותיו הקשות, AP יכול להשפיע על כל מערכות האיברים בגוף. אומרים כי חולים סובלים מ-AP חמור כאשר התהליך קשור לתפקוד לקוי של איברים, ציוני APACHE II>8, ציוני Ranson>3, או נוכחות של סיבוכים מקומיים המבוססים על סריקות CT מוגברות ניגודיות (למשל, נמק לבלב, פסאודוציסטות או נוזל פרילבלב אוספים). AP חמור מדווח ב-15% עד 20% מהחולים עם AP. שיעורי התמותה הקשורים ל-AP קל הם כ-5%, בעוד AP חמור קשור לשיעורי תמותה של עד 25%. יש לחשוד באבחנה של דלקת הלבלב כאשר חולים מציגים כאבי בטן או גב מתמשכים הקשורים לרמות גבוהות של ליפאז ו/או עמילאז בסרום. במלר”ד, ניתן להעריך את האטיולוגיה של AP על ידי היסטוריה קלינית (אלה צריכים לכלול פניות לגבי אבני מרה, שימוש באלכוהול, תרופות, זיהומים, הפרעות מטבוליות ואוטואימוניות, היסטוריה משפחתית והיסטוריה של טראומה), ובדיקות מעבדה הכוללים בדיקות תפקודי כבד, רמות סידן וטריגליצרידים. בכ-80% מהחולים עם AP, ניתן לקבוע את הסיבה על סמך ההיסטוריה הקלינית והערכה קלינית ראשונית. זיהוי הגורם ל-AP בדרך כלל אינו קריטי במהלך הטיפול הראשוני של חולים במלר”ד, אך עשויות להיות השלכות במניעת הישנות המחלה בעתיד. ריבוד חומרה עבור מטופלים מועיל במהלך ההערכה הראשונית, מכיוון שהוא עשוי לסייע בהפניית מטופלים ליחידות טיפול נמרץ.
- ניהול מוקדם של חולים מכוון להכרה ומניעה של תפקוד לקוי של איברים באותם חולים עם AP חמור. החזרה מהירה של נפח תוך וסקולרי חיוני במניעת תפקוד לקוי של הכליות. כאשר המטופלים אינם מגיבים כראוי למתן הנוזלים הראשוני, יש לשקול ניטור לחץ ורידי מרכזי, ניטור דופק אוקסימטריה וניטור תפוקת שתן כדי לסייע בהכוונת מאמצים אלו ולהימנע ממטופלים מעומס יתר של נוזלים.
- הישנות המחלה שכיחות בקרב חולים עם AP, במיוחד כאשר הסיבה היא אלכוהול, בעיות מטבוליות, או שנוצרה על ידי הפרעות אנטומיות כגון וperiampullary duodenal diverticulum. חשוב לזהות חולים עם AP הקשורים לאבני מרה, מכיוון שניתן למנוע את רוב ההישנות בחולים אלו על ידי כריתת כיס מרה.
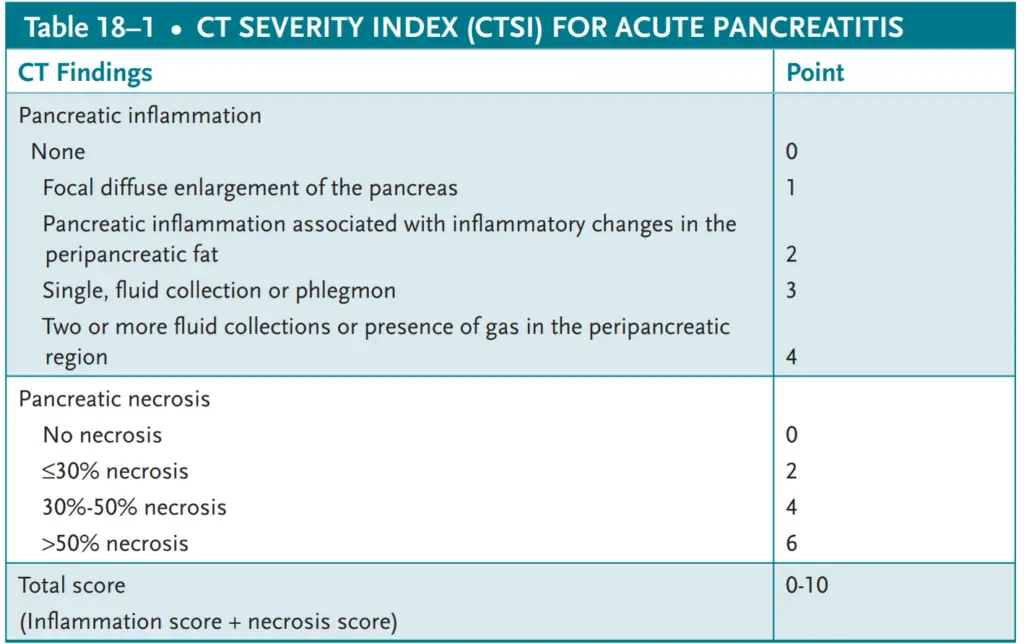
- בדיקת CT של הבטן אינה הכרחית לאבחון או אישור של AP. סריקות CT במלר”ד עשויות לסייע באישור האבחנה של AP כאשר התמונה הקלינית ו/או הערכים הביוכימיים אינם מספיקים לאישור האבחנה. בנוסף, סריקת CT עשויה לסייע בזיהוי חולים עם נמק לבלב משמעותי, שלעתים קרובות מתאם עם חומרת המחלה וסיבוכי לבלב אזוריים (טבלה 18-1). סריקת CT עם ניגודיות תוך ורידי המבוצעת בחולים עם נפח תוך-וסקולרי עם AP חמור יכולה לתרום לפציעות כליות חריפות ולפציעות נוספות בלבלב; לכן, יש לעכב בדיקות אלו עד לתיקון דלדול הנפח של החולים.
- מטופלים עם דלקת לבלב חמורה שנקבעה על ידי נוכחות של תפקוד לקוי של איברי הקצה, APACHE II >8, ניקוד Ranson >3, או CT המדגים נמק לבלב עשויים להפיק תועלת ממעקב צמוד, ולכן אשפוזים ביחידות לטיפול נמרץ. במהלך השנים האחרונות, ישנה מגמה מתמשכת לכיוון טיפול לא ניתוחי או ניתוח מושהה (מעל 14 ימים) של חולים עם AP חמור. חולים קשים עם AP עדיין ייהנו מהתייעצות מוקדמת על ידי מומחה כירורגי מכיוון שתהליכים תוך בטני אחרים שידרשו התערבויות כירורגיות עלולים לחקות AP או להתפתח כתוצאה מ AP חמור.
חולים עם כאבי בטן כרוניים או חוזרים
- מטופלים עם כאבי בטן כרוניים או חוזרים מייצגים את אחד האתגרים הקשים ביותר באבחון וניהול עבור רופאי רפואת חירום. הדילמה העומדת בפני רופאי ED במהלך מפגשים עם מטופלים אלה כוללת קביעת האבחנה המדויקת, קביעת שימוש מתאים במחקרי אבחון, קביעת התאמתן של תרופות משככות כאבים ומעקב.
- בדומה לגישה הננקטת כלפי חולים עם כאבי בטן חריפים, ההערכה של כאבי בטן כרוניים צריכה להתחיל עם היסטוריה יסודית. אירועים ופעילויות המעוררים או מקלים על התסמינים עשויים להיות מועילים בזיהוי מערכות האיברים שמקורן בכאב. יתרה מזאת, תיאור מפורט של הדפוסים והמיקום של הכאב מועילים לקטגוריות של כאב ככאב ויסצארלי, כאב סומטי, או כאב מוקרן, ובהתבסס על קביעות אלו, ניתן להגדיר גם מערכת איברים ומקורות אנטומיים של כאבי בטן.
- הבדיקות הגופניות בחולים אלו צריכות להיות ממוקדות כדי לסייע במיון האבחנה המבדלת שנוסחה על בסיס היסטוריה, ולא על בסיס חיפוש אחר פתולוגיה. לרוע המזל, לעיתים קשה לפרש את ממצאי הבדיקה הגופנית בגלל שינויים פסיכולוגיים ואישיותיים, במיוחד אם הכאב היה כרוני, חוזר וחמור.
- למרבה הצער, אין בדיקות מעבדה או הדימות ספציפיים שהם רגישים לחלוטין או ספציפיים לאבחון כאבי בטן. ככלל, יש לבחור מחקרי אבחון רק אם תוצאות המחקרים יובילו להערכות או טיפול ספציפיים נוספים. ה-CBC עשוי להיות מועיל בזיהוי לויקוציטוזיס, אשר עשוי להצביע על מצב דלקתי או זיהומי, בעוד שנוכחות של אנמיה עשויה לסייע לאמת נוכחות של קוליטיס איסכמית, ממאירות במערכת העיכול או מחלת מעי דלקתית. חריגות בתפקודי הכבד עשויות לסייע בזיהוי כולדוכוליתיאזיס, פפיליטיס היצרות וממאירות פרי-אמפולרית. עליית עמילאז בסרום נראית בדרך כלל במצב של דלקת לבלב כרונית או חריפה. עלייה בקצב שקיעת אריתרוציטים עשויה לרמז על נוכחות של תהליכים אוטואימוניים או הפרעות קולגן בכלי הדם.
- לעתים קרובות, גם לאחר השלמת הערכות מקיפות ומתאימות מצבו של המטופל עלול להישאר בלתי מזוהה. במידת האפשר, יש לדון בתוצאות ההערכה והאבחון עם הרופא משפחה של המטופל, כך שניתן יהיה לספק למטופל בדיקות ומעקב נוספים. עבור אותם מטופלים ללא רופאים ראשוניים, יש לקבל הערכה והתייעצות של רופא או מומחה מתאים לפני השחרור מהמיון.
